Sindrome del Tunnel Carpale: review
(S. Ciliberti, D. Marchese, M. D’ Andrea, R. Meliadò, Lidia Fratto, G.A.M. Amendola, M. Iocco).
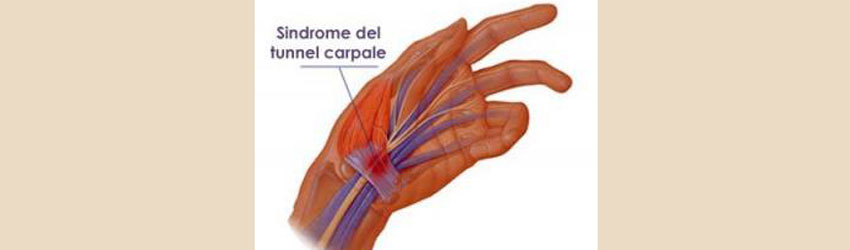
La sindrome del tunnel carpale è una neuropatia periferica frequente. È dovuta all’intrappolamento del nervo mediano nel tunnel carpale e può portare a difficoltà di movimento, disabilità dovuta alla sintomatologia dolorosa e, in una fase tardiva e infrequente, a paresi della mano.. Il suo trattamento conservativo è considerato di prima scelta nelle forme di recente insorgenza, senza segni clinici di evidente denervazione muscolare e/o grave alterazione della VCM e VCS e nelle forme secondarie sostenute da una causa reversibile (es. gravidanza). Nella pratica clinica vengono proposti i più svariati interventi, per la maggior parte dei quali non c’è evidenza scientifica di efficacia, con costi non sempre trascurabili. Inoltre bisogna tener presente che nelle forme lievi-moderate è alta la percentuale di risoluzione spontanea dei sintomi. È pertanto importante selezionare i pazienti candidati al trattamento in maniera corretta e scegliere la pratica terapeutica più indicata in base ai dati di Letteratura a nostra disposizione.
Nel presente Lavoro vengono descritte le principali pratiche terapeutiche utilizzate comunemente nella pratica clinica. Queste vengono confrontate con i dati effettivamente presenti in Letteratura.
Epidemiologia
È stato calcolato che la prevalenza della STC raggiunga il 2% nella popolazione generale nordamericana (1) e si situi fra lo 0,6% negli uomini ed il 9,2% nelle donne fra 25-74 anni della popolazione olandese (2), mentre l’ incidenza in un’ area italiana, studiata con la tecnica elettromiografica (EMG), è risultata di 276 casi per 100.000 persone/anno, con un rapporto F:M di 3-4:1 (3). La prevalenza aumenta ovviamente nelle condizioni più frequentemente associate alla STC, quali il diabete mellito, l’ipotiroidismo, la gravidanza e l’ artrite reumatoide (AR) (4). Infatti, nei diabetici con neuropatia essa risulta del 30% ed in quelli senza neuropatia del 14% (2). Nella patologia da lavoro, la STC è molto frequente. In effetti, una recente indagine INAIL (5) ha svelato che nei primi 6 mesi del 2000, fra le malattie riconosciute come professionali, la più diffusa era la STC (51,5%), seguita dalla periartrite scapolo omerale (12,6%), l’epicondilite (9%) e le tendinite del pollice (3,7%).
Anatomia
Il canale carpale è delimitato dalle ossa del carpo che costituiscono la porzione su cui si va a fissare il legamento traverso, che ne forma la superficie volare, delimitando così il canale all’interno del qua- le scorrono i tendini dei flessori delle dita, provvisti di guaine tendinee, il nervo mediano ed alcuni vasi venosi ed arteriosi.
Il carpo è più sviluppato in senso trasversale che verticale; ha una superficie dorsale convessa, che si rapporta con i muscoli estensori delle dita, ed una superficie palmare, che si presenta sotto forma di solco longitudinale profondo, detto solco del carpo, formata dai tubercoli dello scafoide e del trapezio. Più internamente vi è l’eminenza ulnare formata dal piriforme e dall’apofisi unciforme dell’uncinato. Il ligamento trasverso del carpo è teso fra le due eminenze, così da trasformare il solco del carpo in un canale, il canale del carpo, nel quale decorrono i tendini dei muscoli flessori delle dita, nonché i vasi ed i nervi che dall’avambraccio passano nella mano. Il carpo, nella mano dell’uomo adulto, risulta costituito da 8 ossa irregolarmente cuboidi, disposte in due serie: prossimale e distale.
Dal lato radiale al lato ulnare si riscontrano nella serie prossimale: lo scafoide, il semilunare ed il pi- riforme; nella serie distale: il trapezio, il trapezoide, il grande osso e l’uncinato. Tali ossa presentano diverse superfici articolari, le quali si congiungono tra di loro e con le ossa dell’avambraccio o con le metacarpali distalmente. Inoltre si distinguono due superfici rugose: posteriore o dorsale, anteriore o palmare.
I vasi di maggior calibro penetrano in corrispondenza della doccia rugosa che solca lo scafoide, provenendo dal ramo carpico dorsale dell’arteria radiale. I vasi che giungono allo scafoide dal lato ventrale sono invece molto esili ed incostanti. Il semilunare riceve sangue sia dalla superficie dorsale sia da quella palmare e presenta numerose anastomosi intraossee dei due sistemi vascolari.
Il vaso nutritivo è rappresentato da una singola arteria palmare che attraversa l’osso obliquamente. Il nervo mediano è deputato al controllo di diversi movimenti
Fondamentali della mano e dell’ avambraccio; infatti provvede alla pronazione dell’avambraccio, grazie all’intervento dei muscoli pronatore quadrato e al pronatore tenar, ed al controllo della flessione della mano (con il radiale del carpo e il palmare lungo), del pollice, dell’indice e del medio (con il flessore superficiale e profondo), oltre a permettere l’opposizione e l’abduzione del pollice. Le sue radici nervose derivano dalle fibre di C6, C7, C8 e T1. Prende origine da due capi nervosi, uno interno e l’altro esterno, che derivano dal tronco secondario del plesso brachiale uno superiormente e l’altro inferiormente. La componente sensitiva del nervo mediano interessa l’area della superficie radiale del palmo della mano e della superficie palmare del pollice, dell’indice, del medio e metà dell’anulare.
Patogenesi
Il meccanismo patogenetico della sindrome del tunnel carpale è complesso. L’aumento della pressione sul nervo mediano da parte del legamento traverso, soprattutto durante l’estensione e la flessione del polso e delle dita, danneggia la microcircolazione locale, determinando la generazione di potenziali d’azione spuri, demielinizzazione e danno assonale.
Il quadro clinico può essere progressivo ed è caratterizzato sia da dolore di natura neuropatica sia da sintomi che vanno da intorpidimento e formicolio, fino eventualmente alla paralisi della mano colpita. Nella prima fase della patologia (che si può chiamare fase algico-irritativa), il paziente lamenta formicolio e dolore urente pungente, di intensità variabile, ma talora acuto, nel territorio di distribuzione del nervo mediano: pollice, indice, medio e parte dell’anulare. Il dolore compare soprattutto durante le ore notturne, a causa della stasi linfatica e circolatoria che si manifesta con l’immobilità del- la mano ed è d’intensità tale da determinare risvegli ripetuti del paziente.
Successivamente, la patologia può progredire e il paziente lamenta dolore più intenso e anche durante le ore diurne. Il dolore, accompagnato da parestesie fastidiose, può irradiarsi a tutto l’arto superiore e alla spalla. Si verifica un ulteriore peggioramento della qualità della vita per la difficoltà a compiere molti movimenti e i frequenti risvegli dal sonno. Questa fase può essere denominata fase parestesico - dolorosa.
Infine, il paziente con malattia in fase avanzata può presentare ipoatrofia muscolare dell’eminenza tenar della mano, con conseguenti deformazione e paralisi (fase atrofica-paralitica).
La sintomatologia dolorosa ha intensità crescente con le diverse fasi della patologia. Di conseguenza, una gestione ottimale dei sintomi risulta fondamentale per evitare il peggioramento della qualità della vita e la perdita di funzionalità della mano.
Test per la diagnosi di sindrome del tunnel carpale
Per il riconoscimento della STC, già altamente sospettabile con un’attenta anamnesi, sono stati proposti numerosi test, anche se solo alcuni di questi risultano veramente utili nella pratica clinica, sia per affidabilità che per rapidità d’esecuzione. Golding et al. ci hanno aiutato nel difficile compito di inquadrare questi test, classificandoli in: sensitivi, motori, provocativi e clinici e distinguendoli per specificità e sensibilità.
I test sensitivi vengono utilizzati per valutare la riduzione della sensibilità che può essere indagata con il test dell’ipoalgesia del mediano, il test del- la puntura di spillo ed il test della discriminazione tra due punti (vibrometria). Quest’ultimo può essere utilizzato come test di screening per la STC, ma non è molto sensibile soprattutto negli stadi iniziali.
Infatti nella STC la perdita della sensibilità risparmia la sede dell’eminenza tenar, che risulta innervata da una branca cutanea palmare del nervo me- diano; che emerge prima dell’ingresso nel tunnel. Pertanto nelle situazioni in cui si apprezza una perdita della sensibilità anche in questa area, si dovrebbe sospettare ad una compromissione più prossimale rispetto al TC.
I test di funzionalità motoria comprendono l’abduzione palmare del pollice, un test di valutazione del muscolo abduttore breve del pollice, che tra i muscoli dell’eminenza tenar è quello che
meno frequentemente riceve una innervazione ano- mala dell’ulnare, ed il test di elevazione della mano. Quest’ultimo è un nuovo test pro- posto in quanto l’elevazione della mano può riprodurre i sintomi della sindrome compressiva. E’ stato suggerito che questo test provocativo abbia sensibilità e specificità superiore ai test di Phalen e di Tinel. Tra i test di provocazione, i più comuni e di facile applicazione sono:
a) la compressione del canale carpale, che si effettua con una pressione diretta di un dito, possibilmente il pollice, in corrispondenza del nervo mediano sul tunnel carpale per circa trenta secondi. Si considera positivo quando compaiono le tipiche parestesie;
b) il segno di Tinel è probabilmente il più usato nella pratica clinica, in quanto di facile applicazione. Consiste nel percuotere delicata- mente il polso con un martelletto, esercitando una lieve pressione sul carpo dal lato volare. Tale manovra, comprimendo il nervo mediano, evoca un dolore tipo “scossa elettrica” di breve durata nel territorio sensitivo;
c) il segno di Phalen consiste nell’invitare il paziente a porre il polso in flessione forzata per circa 60 secondi. Il test viene considerato positivo se entro tale tempo si produce la comparsa delle caratteristiche parestesie;
d) il test dello sfigmomanometro, detto anche “test del torniquet”, si effettua portando il bracciale ad una pressione modicamente superiore a quella sistolica per circa 40 secondi. Se positivo, provoca la comparsa di parestesie;
e) il test di valutazione della forza di presa veloce e ripetitiva, con misurazioni ripetute (dinamometro) e valutazione di affaticamento della mano;
f) test di Phalen modificato si tratta di un test proposto da noi (osservazione personale non pubblicata); la mano va tenuta in iperflessione come per il Phalen con la contemporanea com- pressione a carico del polso con il pollice, il test risulta positivo se stimola la riproduzione dei sintomi entro 30 secondi.
L’osservazione clinica viene in aiuto nel confermare la diagnosi di STC nel momento in cui compare l’ ipotrofia dell’ eminenza tenar, risulta chiaro che questo quadro obiettivabile è sufficientemente tardivo a confronto con i vari test che possono essere sfruttati.
Da non sottovalutare nei pazienti con parestesie, oltre ai test di compressione carpale e di provocazione, testare con indagini neurofisiologiche che risultano utili già dalle fasi iniziali di malattia.
Elettromiografia
L’elettrofisiologia (EMG) è l’esame strumentale più importante per la diagnosi di STC. Esso risulta particolarmente utile soprattutto nelle fasi iniziali di malattia. Permette, infatti, di valutare la velocità di conduzione sensitiva del nervo mediano a monte del tunnel carpale confermando la diagnosi se si associa ad un ritardo nella velocità di conduzione sensitiva ed a una prolungata latenza distale motoria. Lo studio elettrofisiologico permette di valutare la conduzione nervosa sia sensitiva che motoria, stimolando con degli impulsi elettrici le sedi sottoposte allo studio, molto importante durante l’indagine mantenere costante la temperatura, che deve essere maggiore di 31°C durante tutta la durata del test. Per l’indagine della conduzione sensitiva, gli elettrodi vengono applicati nelle sedi da esplorare posizionando il catodo sulla falange prossimale e l’anodo nel mezzo della falange distale, l’elettrodo a terra nella regione distale del polso.
Gli stimoli sopramassimali della durata di 0,1ms vengono distribuiti alla prima digitazione con una riduzione progressiva della durata dello stimolo elettrico che alla terza digitazione arriva a 0,05 ms., la registrazione in sede palmare richiede una riduzione dello stimolo. Il mappaggio è compreso tra 10 a 5000 Hz., le distanze vengono misurate con un nastro flessibile, e tutti i valori vengono arrotondati al millimetro più vicino. L’ampiezza dei potenziali di sensibilità dei nervi viene misurata da picco a picco e la media tra questi viene controllata almeno 16 volte. I ritardi della conduzione vengono misurati dall’ inizio dello stimolo, all’inizio del potenziale negativo.
Negli studi dei ritardi motori distali, invece, la stimolazione sopramassimale di 0,1 ms. di durata, viene distribuita con uno stimolatore bipolare e i potenziali registrati con elettrodi a disco (d’argento) di diametro di 0,99 cm; il catodo viene posizionato sopra l’eminenza tenar e l’anodo sul margine radiale dell’articolazione interfalangea del pollice. I ritardi vengono misurati dall’inizio degli stimoli all’inizio del potenziale. Si misura l’ ampiezza della fase negativa e si registra nei casi in cui si ha una risposta motoria alterata.
L’EMG del muscolo dell’avambraccio si esegue dopo aver escluso lesioni al nervo mediano al polso.
Classificazione elettromiografica dell’impegno del nervo mediano nella sindrome del tunnel carpale (da Padua L.et al, 1997).
a) velocità di conduzione nervosa sensitiva, 1° dito al polso ? 40 ms.;
b) velocità media di conduzione nervosa sensitiva, 1° dito al polso ? 42 ms.;
c) velocità media di conduzione nervosa sensitiva, terzo dito al polso ? 44 ms.;
d) ritardo medio conduzione motoria distale, polso all’eminenza tenar < 4 ms.;
e) velocità media di conduzione nervosa sensitiva, terzo dito al palmo ? 37 ms.;
f) velocità media di conduzione nervosa sensitiva, palmo al polso, calcolato come b) ed e) ? 45 ms.;
g) la media disto-prossimale viene calcolata come e) / f) < 1ms.
In accordo con le linee guida del comitato etico americano sulla qualità assicurativa si deve escludere la polineuropatia di conduzione sensitiva e motoria a carico del nervo ulnare.
Alla luce di questi dati è possibile fare una classificazione neurofisiologica della STC con i vari gradi di gravità.
Trattamento Conservativo
1. Farmaci per via sistemica.
Prednisone per via orale: 20 mg/die per 7 giorni; 10 mg/die per 7
giorni;
1. effetti negativi: nessuno se somministrato a pazienti esenti da
controindicazione al trattamento cortisonico; 2. effetti positivi: buona risoluzione dei sintomi a breve termine,
variabile a lungo termine. Piridossina, FANS e diuretici non si sono dimostrati più efficaci del Placebo
2. Terapia infiltrativa locale.
Metilprednisone 40mg e Lidocaina 10mg:;
1. effetti negativi: rischio di rottura tendinea o infiltrazione nel nervo mediano;
2. effetti positivi: rapida e buona risoluzione del dolore a breve e
lungo termine.
Approccio con infiltrazione più prossimale al tunnel. L’ago viene introdotto con un angolo di 10-20° tra i tendini del m.palmare lungo e flessore radiale del carpo.
Mesoterapia
Infltrazioni peritenditee con ago da 27 gauge con cocktail di Lidocaina 1cc e Bentelan 4mg 1cc, diluiti a 10cc di Fisiologica. Nella pratica clinica viene utilizzata con buoni risultati; non presente Letteratura indicizzata a conforto del trattamento
Terapie fisiche
Laserterapia 9J/cm2, 830nm di laser ad infrarosso per 20min, 10 sedute effetti negativi: nessuno effetti positivi: riduzione del dolore. Il trattamento è ripetibile.
Ultrasonoterapia
1Mhz, 1w/cm2, pulsata per 15 min, 10 sedute
Effetti negativi: possibile in alcuni casi iniziale riacutizzazione del dolore Effetti positivi: riduzione del dolore. Il trattamento è ripetibile. In Letteratura risultati contrastanti 8,9. Trial in doppio cieco rispettivamente di 15 pazienti con laserterapia e 30 pazienti con ultra- suoni non hanno evidenziato alcuna differenza rispetto al Placebo 10. Trial di 90 pazienti in doppio cieco trattati con laser o ultrasuoni ha evidenziato miglioramento significativo in entrambe i gruppi, maggiore in quello trattato con ultrasuoni 11. Trial in doppio cieco di 90 pazienti, 21 sedute di ultrasonoterapia versus placebo per 7 settimane. Miglioramento significativo dei sintomi a 2-7 settimane ed a sei mesi.
5. Tutore di riposo con polso in posizione neutra
Da utilizzare solo di notte: riduce la possibilità di mantenimento di posizioni viziate durante la notte. Le stesse possono accentuare ulteriormente il fisiologico maggior accumulo di liquidi legato alla vasodilatazione notturna delle guaine tendinee con ulteriore ingorgo del canale del carpo. effetti negativi: nell’uso diurno conseguenti possibili alterazioni nella cinematica della spalla se il paziente utilizza l’arto superiore in compiti di raggiungimento; rigidità articolare e/o eventuali aderenze nell’uso eccessivamente prolungato 12;
2. effetti positivi: buon controllo dei sintomi a lungo termine nei casi lievi 13: 120 pazienti controllati, randomizzati in doppio cieco miglioramento dei sintomi e della conduzione motoria e sensitiva al follow-up a 12 mesi se usato quasi ogni notte 14; il 62% dei pazienti con parestesie solo notturne e la cui comparsa dei sintomi non risaliva a più di un anno ebbero successo dal trattamento con splint al controllo ad un anno
6. Esercizi per lo scorrimento tendineo
1. Effetti negativi: nessuno;
2. effetti positivi: prevenzione rigidità articolare, spt nei pazienti che usano il tutore;non vi sono studi randomizzati che valutino l’efficacia degli esercizi di scorrimento
7. Terapia manuale
1. Si propone di ridare la corretta mobilità a livello dei distretti articolari che influenzano in maniera diretta o a distanza l’articolazione radiocarpica al fine di ridurre le tensioni compressive a livello del retinacolo dei flessori,
2. può essere trattato sia il rachide cervicale che l’arto superiore attraverso una terapia manipolativa,
3. non esiste letteratura indicizzata. Nella pratica clinica chi utilizza queste tecniche riferisce buoni risultati.
8. Agopuntura
1. Si propone di agire sulla riduzione dell’infiammazione neurogena ed in via riflessa sull’inibizione dell’afferenza dolorifica attraverso il meccanismo del gate-control;
2. vengono utilizzati degli appositi aghi pieni da 0,30mm di diametro in punti specifici a livello degli arti superiori e rachide cervicale;
3. gli aghi si possono poi elettrostimolare ad alta frequenza;
4. non è presente Letteratura indicizzata sull’argomento.
9. Economia articolare
Si basa sull’assunto che una tenosinovite da sovraccarico contribuisca in modo determinante alla patogenesi della forma idiopatica.
Conclusioni
1. Un trattamento conservativo è sempre indicato come prima proposta terapeutica nelle forme di STC senza gravi alterazioni della velocità di conduzione motoria e sensitiva
2. Abbiamo a disposizione diverse possibilità terapeutiche che possono essere proposte in associazione, singolarmente o in successione a seconda dell’intensità della sintomatologia e dell’esperienza dell’operatore. Pur tenendo conto della possibilità di una remissione spontanea dei sintomi, dimostrata in alcuni Lavori anche nel 50% dei casi, alcune pratiche terapeutiche hanno tuttavia dimostrato una qualche evidenza scientifica di efficacia. Crediamo pertanto che sia importante prenderle in considerazione come prima scelta nella pratica quotidiana.
Bibliografia
1. Martyn CN, Hughes RA. Epidemiology of peripheral neu- ropathy. J Neurol Neurosurg Psychiatry 1997; 62: 310-18
2. England JD, Asbury AK. Peripheral neuropathy. Lancet 2004; 363: 2151-61
3. Merskey H, Bogduk N, eds. Classification of chronic pain: descriptions of chronic pain syndromes and definitions of pain terms. 2nd edition. Seattle: IASP Press, 1994
4. DeMasA.Lasindromedeltunnelcarpaleprofessionale:aspetti medico-legali e studio epidemiologico. Riv Chir Mano 2008; 45: 26-33
5. Bland JD. Carpal tunnel syndrome. BMJ 2007; 335: 343-6
6. Tanaka S, Wild DK, Seligman PJ, et al. The US prevalence of self-reported carpal tunnel syndrome: 1988 National Health Interview Survey data. Am J Public Health 1994; 84:1846-8
7. Critical analysis of the manoeuvres proposed for the diagnosis of the tunnel carpal syndrome
R. Ramonda, L. Punzi, T. Vangelista1, S. Todesco
8.Carpal tunnel syndrome treatment Rossella De Angelis, Fausto Salaffi, Emilio Filippucci, Walter Grassi